 Por Paz Radovic
Por Paz RadovicMi primera muerte: los dramáticos testimonios de tres médicos recién egresados
Apenas les tocó debutar, en plena pandemia, los tres profesionales entendieron rápidamente que lo aprendido no era aplicable a la realidad. Pero ninguno imaginó cómo sería enfrentar uno de los momentos más duros de su carrera en un sistema colapsado.

Manuel Hagedorn (26) se puso a estudiar apenas le avisaron que su próximo turno sería en la Sala Cinco de hospitalizados. Sabía que se trataba de un área compleja del Hospital Félix Bulnes, donde llegaban los pacientes Covid-19 en estado crítico, aquellos que no podían recibir ventilación mecánica, cuyos cuidados eran solo paliativos. Su tarea principal, en otras palabras, sería darles un buen morir. Con ese fin en mente, repasó los detalles de la administración de la morfina, una droga esencial para aliviar el dolor causado por las dificultades respiratorias. Antes de entrar al turno de ese 27 de mayo, a las 8 de la mañana, calculó cuántas dosis necesitaría y escribió las recetas.
Una vez más, la realidad le desarmaría toda la planificación.
El Sars-Cov2 todavía no había cobrado sus primeras víctimas en China cuando Manuel egresó de Medicina en la Universidad de Chile, en diciembre del año pasado. Su interés por la carrera se remontaba a la adolescencia, cuando en clases de biología aprendía del cerebro y su funcionamiento. De ahí en adelante, la psiquiatría sería su gran objetivo durante los más de siete años de estudios para ser médico. Luego de dar su examen del Eunacom, planeaba irse a Valdivia y trabajar en un Centro de Salud Mental (Cosam) mientras reunía los papeles para postular a una beca de su especialidad en España. Entonces llegó la pandemia.
En abril, ante el llamado del sector público para incorporar personal de salud a la red, Manuel sabía lo que tenía que hacer y comenzó a circular su currículum hasta dar con el Hospital Félix Bulnes, donde comenzaría a rotar por diferentes áreas, como la Sala Cinco de hospitalizados.
Para ese turno del 27 de mayo, Manuel y otro colega quedaron a cargo de los 17 pacientes. Juan (70) y Francisco (75), dos de ellos, llegaron con orden de no reanimación, pues no sobrevivirían a un tratamiento invasivo. Manuel sabía que ambos dejarían de respirar en algún momento del día, pero el stock de morfina se había agotado y la enfermera del equipo logró conseguirse solo una dosis. Él y su compañero tuvieron que decidir a quién dársela. Francisco era quien estaba más despierto por el dolor, lo que terminaría siendo el factor determinante.
“Todo lo que uno había pensado que debería ser básico en el manejo de estos pacientes no se pudo hacer y es fuerte ver cómo alguien fallece con dolor”, dice Manuel Hagedorn.
La respiración de Juan se fue haciendo cada vez más lenta. Entre un suspiro y otro pasaron 10 segundos. Luego 20, después 30, hasta que dejó de respirar. La familia estaba ahí; en la sala habían hecho una excepción y los dejaron entrar para despedirse. Manuel esperó unos minutos, mientras miraba cómo los ojos de la esposa y su hija se llenaban de lágrimas. Entonces chequeó el pulso y revisó sus pulmones. El dolor había terminado. Juan era el primer paciente fallecido de su carrera médica.
En menos de 30 minutos perdería al segundo, Francisco.
“Nunca me esperé que no tuviéramos ese recurso y que el sistema ya estuviera tan colapsado”, dice Manuel. “El sufrimiento de las demás personas, cuando uno está ahí mirándolas a los ojos, se transforma en tu propio sufrimiento. A pesar de que uno se pone más firme con las experiencias, espero no perder esa capacidad de asombro, porque te mantiene conectado con los pacientes”.
Manuel no ha sido el único novato en enfrentar estas dificultades. Masiel Albornoz, recién egresada de la UDD, y Julián García, de la Universidad Andrés Bello, también han experimentado estas sensaciones. Los tres tienen 26 años, estaban enfocados en sus especialidades, jamás habían trabajado como médico cirujano y, hasta la pandemia, nunca habían visto morir a un paciente que estuviera a su cargo.

La lucha
Además de los nervios habituales del primer día de trabajo, Masiel sintió un calor incómodo. Bajo los elementos de protección personal comenzó a sentirse sofocada. Se le empañaban las antiparras y no podía distinguir a sus compañeros, a quienes -dice- tampoco les vio las caras hasta que, en una pausa, salieron al patio y se quitaron todo lo que tenían sobre el rostro para al fin conocerse.
Luego de toda una mañana de inducción a la urgencia del Hospital Padre Hurtado, una voz urgente la sorprendió por la espalda: “Doctora, hay una paciente Covid confirmada en el box esperándola”.
“Me lavé las manos de nuevo y me dije a mí misma, ‘para esto he estado preparándome todo el tiempo, no puede ser tan terrible’”, recuerda.
Al entrar, vio a una mujer de 60 años con PCR positivo que había estado bien en su casa, pero había sufrido una recaída. Lo primero que hizo fue examinarle la garganta, pero sus antiparras enturbiadas por el calor le dificultaban la tarea. Eso la puso más nerviosa. Memorizó en su cabeza todos los detalles observados, además de la presión y la temperatura, para no tener que repetir todo el protocolo de protección. Al salir sintió alivio. Ya había superado la barrera del miedo de la primera vez.
Masiel llegó a un lugar totalmente distinto al que conocía. Muchas áreas que antes se usaban para dar clases se habían transformado en salas de hospitalización. Durante toda su carrera, el Padre Hurtado había sido su casa. Desde el primer año de Medicina que visitaba el hospital, en un principio como espectadora, luego como asistente, pero siempre con alguien delante de ella que tomara las decisiones. Eso ahora había cambiado.
“Es muy distinto ser la interna que está al lado del doctor que dice que un paciente no tiene buen pronóstico, a ser tú la doctora responsable, tomar el teléfono y comunicarles eso a los familiares”.
Así le ocurrió a mediados de mayo con Enrique, de 78 años, que había ingresado un día antes de que ella entrara a su turno semanal de 24 horas. Además de sus condiciones de base, que eran diabetes, hipertensión y problemas renales, Masiel leyó en la ficha médica que había sido apoyado con el máximo nivel de oxigenación, pero que aún así no estaba respondiendo y no calificaba para recibir ventilación mecánica.
Afortunadamente para ella, al contactar a la familia, todos estuvieron de acuerdo con limitar el esfuerzo terapéutico. Sin embargo, insistían en saber a qué hora ocurriría, algo que Masiel no tenía cómo saber. Solo entendía que no le quedaba mucho tiempo.
Hasta que pasó. Alrededor de la una de la madrugada, mientras el personal de refuerzo ingresaba para el turno de la noche, Masiel se había instalado en un computador al frente del box de Enrique para vigilarlo de cerca. De pronto, se le acercó un médico del turno nuevo.
-Oye, ¿y ese paciente de ahí?
-Pucha, ese paciente está en el área de cuidados de fin de vida, porque...
Entonces Masiel hizo una pausa, miró de reojo al box y se fijó en que el movimiento del pecho había cesado. No había inhalación ni exhalación. A los pocos segundos, retomó la frase.
-Falleció...
Al igual que Manuel Hagedorn, tuvo que confirmar el deceso. Ingresó junto a una enfermera y, al constatar la muerte, le sacaron la naricera, cortaron el oxígeno y desconectaron todos los cables. Ambas guardaron silencio mientras lo observaban. Masiel reconoce que lloró. De a poco cayó en cuenta de que se trataba de la primera persona que moría a su cargo, aunque nunca perdió de vista que había hecho todo lo necesario.
“Ver el último segundo de alguien es igual de importante que ver el primero”, explica Masiel. “Porque la muerte es parte de la vida. Uno siempre va a tener pacientes fallecidos y he aprendido que no hay que decir ‘se me murió un paciente’, simplemente es ‘un paciente falleció bajo mi cuidado’”.
Habían sido varias las veces en que le habían enseñado a comunicar la muerte de un paciente. Lo ideal siempre era hacerlo de manera presencial, con las palabras precisas, asegurándose de que la persona estuviera escuchando. Si había alguna instrucción técnica, había que darla antes de comunicar el fallecimiento, porque -le explicaban- “cuando anuncias que (un familiar) murió, la mente se les nubla y no retienen nada más que eso”.
Masiel se imaginó muchas veces cómo sería esa primera experiencia. Ocurría en una sala de espera aparte, junto a la familia sentada en unos sillones, hablando pausado y empezando con una frase fabricada de antemano: “Después de todo este tiempo que su ser querido luchó…”.
Con Enrique no fue así. No hubo sala privada, ni sillones. Tampoco hubo un paciente que luchara por mucho tiempo. El rápido deterioro que el Covid-19 provoca en las personas -explica ella- no deja tiempo para salvar a todos, ni tampoco para generar un vínculo con esa familia a la que se le comunica la noticia.
A esas horas de la madrugada, nerviosa, solo pedía que no contestaran el teléfono, pero a los tres tonos, una voz femenina le respondió. La noticia fue seguida de un largo silencio y de un sollozo tímido. Antes de colgar, la hija de Enrique le agradeció por todo lo que habían hecho.
La sensación de Masiel fue de alivio. Había superado una nueva barrera.

Consuelo
Cuando Julián García egresó como médico, salió contento. No solo había completado una parte importante de su carrera, sino que lo había hecho sin firmar una sola defunción. Como su plan era especializarse en ginecología, tampoco creía que lo haría a menudo en su carrera profesional. Su mayor anhelo era atender partos, una experiencia que había conocido como interno cuando una doctora lo invitó a acompañarla. Ese momento de recibir una vida le parecía incomparable.
“Uno en el internado se tenía que ganar el parto con las matronas. Había que estar pegado a ellas y a la paciente todo el día, pendiente de cada cosa que necesitara. Y si es que lo hacías bien, te invitaban y podías ser tú el que lo atendiera”, recuerda Julián.
A eso se dedicó desde el 6 de abril. Recién egresado, comenzó estudiar su especialidad en el área de ginecología del Hospital El Pino. En los primeros días, estaba motivado. El servicio de matronería se había reducido, así que le tocaba atender muchos partos. Con el aumento de los contagios por Covid-19, sin embargo, entendió que pronto recibiría un llamado del director del hospital, quien lo citaría a su oficina para notificarle que debía sumarse a la primera línea.
Alcanzó a estar poco más de un mes en su beca cuando ese llamado se concretó. El 18 de mayo partió en la sala de pediatría, reconvertida en camas básicas para pacientes con coronavirus.
Lo que más le costó fue conversar con su familia, de la cual tendría que aislarse, pues su mayor miedo era contagiarlos. Aún más difícil fue alejarse de su polola, también estudiante de Medicina, a quien no ha visto desde el 15 de abril.
“Estamos convencidos de que esta era la forma de hacer bien las cosas”, asegura.
A la sala de pediatría llegaban dos tipos de pacientes: los que venían recuperados de la UCI a tan solo días de ser dados de alta, y los que no podían ser ventilados y se encontraban en estado crítico, sin mucho más que hacer. Pero cuando llegó la señora Ana, de 76 años, Julián notó algo distinto.
“Cuando nos presentan esos pacientes estamos acostumbrados a recibir personas que llegan mal. Pero a esta señora le tuvimos fe, ella caminaba, conversaba, cuando la vi dije que podía tirar para arriba. Pero de a poco todos vimos cómo se fue apagando”, relata el doctor.
Lo peor fue cuando llegó su nieto a verla. Parecía de su misma edad, en la mitad de sus 20. A pesar de que estaban prohibidas las visitas, entró a la sala preguntando por su abuela. Le correspondió a Julián explicarle lo que sucedía.
“Le dije que la cosa se veía mal, que no tuvieran mucha ilusión de que se fuera a mejorar y lo más probable era que falleciera en el corto plazo. Ahí él me dijo: ‘pero ustedes son doctores, cómo la van a dejar morir?’. Le expliqué que eso era lo terrible de esta pandemia, todos los que estamos en este hospital opinamos igual que él. Nosotros estudiamos Medicina para salvar a la gente, no para verla morir”, dice.
Después de esa conversación, Julián quedó helado. Le preocupaba que la gente pensara que ellos estaban de brazos cruzados viendo cómo sus pacientes morían. Ante la pregunta de cuánto tiempo quedaba, Julián tampoco pudo dar una respuesta definitiva. El nieto, alterado, insistía en verla.
“No era buena idea que entrara. A ella le costaba mucho respirar, no tenía aire, y es muy fuerte ver eso y ‘decir no puedo ayudarla’. Ver eso es muy impactante”.
La señora Ana falleció a las cuatro de la mañana del 13 de junio. Apenas una enfermera le avisó lo que había ocurrido, el doctor sintió tranquilidad, al fin había dejado de sufrir. “Nadie se siente preparado; todo lo contrario, yo trabajo recibiendo nacimientos. A veces digo que esto no es a lo que firmé, que me engañaron (ríe), pero lo que siento todos los días es que estoy haciendo lo que tengo que hacer”, dice Julián.
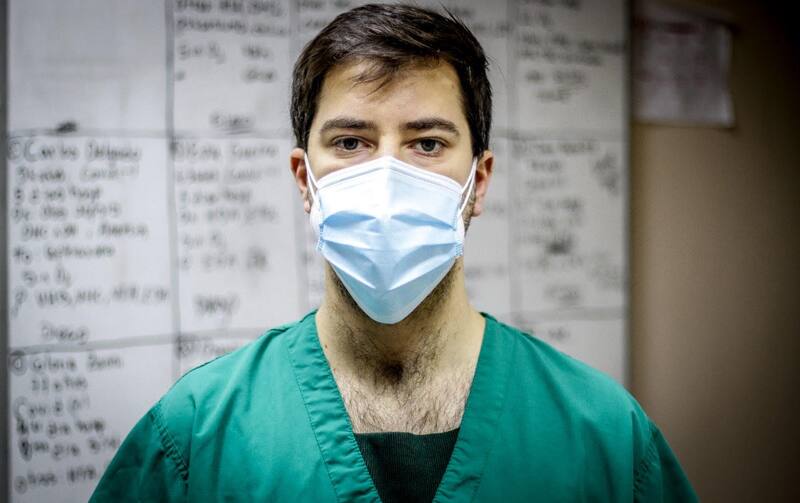
Ni él, ni Masiel, ni Manuel imaginaban que su primera muerte sobrevendría en estas condiciones. Pensaban que habría tiempo para procesarla, que sería después de una larga enfermedad que exigiría una lucha conjunta de médico y paciente, pero nada de eso ocurrió.
Entre ellos, Masiel incluso se cuestionó que toda la teoría que habían incorporado durante siete años tuviese real impacto en la praxis. Se sintió frustrada, con las manos atadas. Hasta que recordó una máxima que le enseñaron en la carrera, una que recién comenzó a hacerle sentido en medio de la pandemia y que día a día intenta aplicar: “Curar a veces, aliviar a menudo y consolar siempre”.
COMENTARIOS
Para comentar este artículo debes ser suscriptor.
Lo Último
Lo más leído
1.
2.
3.
4.


















