 Por Francisco Aravena
Por Francisco AravenaAli Mokdad: “Los 12 mil muertos no es un número escrito en la frente de cada chileno”
Investigador del IHME de la Universidad de Washington comenta las proyecciones de su modelo, que esta semana pronosticó esa cifra promedio de fallecidos por Covid-19 en Chile para el 4 de agosto.

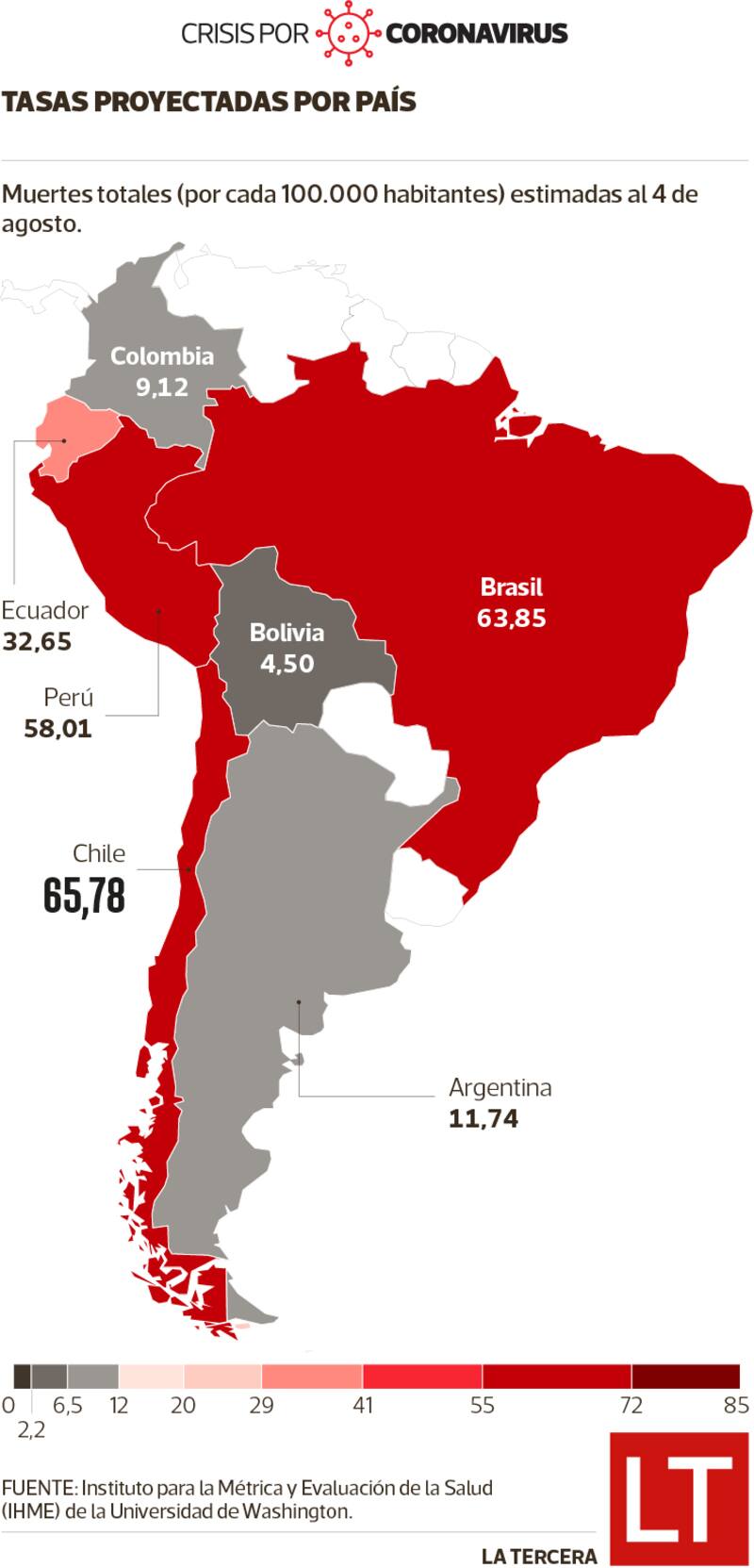
Esta semana, a las preocupantes cifras y récords diarios entregados por las autoridades de salud en Chile respecto del avance del coronavirus, se sumaron predicciones aún peores sobre el alcance de la tragedia. El Instituto para las Métricas y Evaluaciones de Salud de la Universidad de Washington (IHME, por sus siglas en inglés), publicó una actualización de sus proyecciones, y en el caso de Sudamérica su pronóstico para Brasil, Perú y Chile era particularmente oscuro.
En su pasado reporte, el 12 de mayo, el IHME estimaba que nuestro país tendría 687 muertes para el 4 de agosto, con un rango de 421 a 1.417. Esta semana corrigió esa cifra a 11.970, con rangos de 4.050 a 31.118. Con ello, la tasa de mortalidad quedaría en 65,78 por cada 100 mil habitantes, el índice más alto de Sudamérica. Para la última semana de julio, el pronóstico es de 236 muertes diarias, del 24 al 26 de julio.
El del IHME es uno de los tantos modelos matemáticos que han ido proyectando la evolución de la pandemia en distintas partes del mundo. Pero lo sombrío del panorama que anticipa y el momento en que se dio a conocer motivaron las respuestas tanto del ministro de Salud, Jaime Mañalich, como del Presidente Sebastián Piñera.
El investigador Ali Mokdad, director de estrategia de salud de la población del IHME, accedió a comentar con La Tercera Domingo el estudio y sus proyecciones para Chile desde su casa en Seattle.
-¿Podría ayudarnos a entender por qué el estudio cifra un rango tan amplio, que va entre cuatro mil y 31 mil muertes para la primera semana de agosto?
-Por los datos. Si la gente en Chile logra disminuir su movilidad, el número se acercará al mínimo (de ese rango); si la movilidad, por el contrario, aumenta, los números suben. Es el factor humano el que lo determinará. El mensaje clave aquí es que sí estamos proyectando 12 mil muertes para el 4 de agosto. Pero ese no es un número que esté escrito en la frente de cada chileno. Esto puede cambiar. Y lo hemos visto en los Estados Unidos. Si la gente en Chile pone de su parte, quedándose en casa y, en caso de que tengan que salir, protegiéndose con una mascarilla y manteniendo una distancia segura, el número bajará. Lo que ves ahora es lo que podemos proyectar hoy según cómo se comporta la gente. Pero el número puede bajar. Es muy importante considerar eso. Es importante terminar el mensaje con una nota esperanzadora. Sí, la situación es mala en Chile, especialmente con el invierno. Es temporada de resfríos y eso empeorará las cosas; le va a poner mucha presión al sistema de salud. Pero al mismo tiempo, si todos colaboramos siendo cuidadosos, la carga puede reducirse. Ese es el mensaje importante.
-Supongo que eso soluciona el dilema de divulgar información que puede resultar alarmante…
-Sí. Lo que es alarmante… Recuerda lo que pasó en Italia. Los italianos no se tomaron en serio este virus al principio; incluso, después del confinamiento ordenado por el gobierno, los italianos seguían saliendo a divertirse. Y luego llegaron las imágenes de los camiones militares recogiendo los cuerpos. En las noticias pusieron una historia, una muy triste, sobre un sacerdote en un hospital que le decía al personal de salud “quítenme el ventilador y dénselo a ese joven”. Él murió y el joven sobrevivió. Y la gente se dio cuenta. Lo mismo pasó en Nueva York. La gente no cree, la gente desobedece, decían que era como una gripe, que no había de qué preocuparse. Pero de pronto, cuando se dan cuenta del alza en la mortalidad, empiezan a tener cuidado.
“El mensaje para todos es: este es un virus mortal. No tenemos una droga para eso. No tenemos una vacuna”, enfatiza. “Lo único que podemos hacer es dejar de movernos. Y cuando lo hagamos, ser muy cuidadosos”.
Los números y las personas
Hay un lugar común que el doctor Mokdad no deja pasar: que quienes trabajan en modelos matemáticos de salud ven números y no personas. “Yo llevo mucho tiempo en esto”, dice, apuntando a su pelo canoso. “Es algo que sabemos y conversamos en nuestro equipo: estas son personas, son amigos, son seres queridos, son miembros de una familia”.
Ali Mokdad es libanés y su familia está en su país de origen. Cuenta que su madre vive en Beirut y que está sola en su departamento, encerrada y asustada, porque es operada del corazón y eso aumenta su riesgo. Sus hijas, las hermanas de Mokdad, sólo le dejan comida en la puerta. “Yo le hablo como te estoy hablando a ti, por Zoom. Mis hermanas lo mismo, para que ella vea a sus nietos. Es muy duro”.
Con todo, su trabajo sí implica transformar a esas personas en números. Y particularmente lo que distingue al modelo del IHME (llamado “modelo Chris Murray” en alusión a su creador, el director del instituto) es que parte desde el peor guarismo: el número de muertos.
“Al principio no sabíamos tanto sobre el virus: cuán contagioso sería, cuántas personas serían vulnerables, cuántas personas se infectarían”, explica. “Cuando se hace un modelado de enfermedades infecciosas, vemos cuántas personas pueden contraer la enfermedad, cuántas personas están inmunizadas, cuántas son susceptibles de enfermedad. Pero con el Covid-19 no teníamos esa información. Así que decidimos en el IHME modelar a partir de la mortalidad. Dijimos: “Tomemos el aumento en la mortalidad de un día a otro y modelamos a partir de ahí. Porque no sabemos cuánta gente se infecta y cuánta gente está susceptible”. Luego aplicamos ingeniería reversa: a partir de eso calculamos cuántas camas de unidades críticas se necesitarán. No aplicamos el modelo SEIR (susceptibles, expuestos, infectados y recuperados, un modelo clásico de epidemiología), hicimos el modelo de mortalidad. Y la segunda innovación de nuestro modelo fue agregar otro factor: las medidas que se tomarían para limitar la infección y la circulación del virus, que serían de distanciamiento social. Entonces incorporamos el hecho de que una vez que las escuelas se cerraran, el aumento proyectado no sería el mismo, por ejemplo”.
Cómo incorporar el comportamiento humano en los modelos epidemiológicos ha sido parte importante del foco del trabajo del doctor Mokdad. Antes de llegar a la Universidad de Washington e incorporarse al IHME, Mokdad trabajó en el Center for Disease Control (CDC) de Estados Unidos, donde comenzó su carrera en 1990. Ahí, sus responsabilidades incluyeron el Programa Internacional de Salud, la División de Nutrición y Actividad Física y el Programa Nacional de Inmunización. También fue jefe de la rama de vigilancia del comportamiento del centro nacional para la prevención de enfermedades crónicas y promoción de la salud. Y, además, administró y dirigió el Sistema de Vigilancia de Factores de Riesgo del Comportamiento (BRFSS), la encuesta que permite tanto al CDC como a otras agencias y departamentos de salud monitorear los comportamientos de riesgo relacionados con las principales causas de morbilidad y mortalidad en los Estados Unidos.
-Hace una semana vimos fotos de playas repletas de gente en Estados Unidos para el feriado del Memorial Day. ¿Usted ve en esas fotos la tasa de infectados de tres semanas más? ¿Cómo se incorpora eso en un modelo?
-Sí, eso es, por desgracia, lo que hemos visto en los EE.UU. La gente salió y muchos no tuvieron cuidado. Desafortunadamente, sí, esto conducirá a una mayor propagación del virus. Así ocurre. Existen lo que llamamos los súper esparcidores: un tipo va a una fiesta o una gran reunión y llega a difundir el virus. Y aquí pasó con cientos de personas a la vez.
-En Chile, las autoridades han anunciado y concretado medidas como la compra de ventiladores y la habilitación de más unidades críticas, ¿se incorporan esos factores en sus proyecciones?
-Sí, es un buen punto. Desde el principio recogimos información de nuestros colegas en el sistema de salud y en el ministerio, preguntamos cuántas camas UCI existen, cuántos ventiladores. Y cuando esa capacidad aumenta lo vamos modificando. Tenemos un equipo aquí que va siguiendo esos datos. Y es una buena decisión aumentar la capacidad del sistema. Pero hay otro factor, y es algo que hemos visto acá en Estados Unidos. Los médicos chilenos, al principio, no habían visto casos de Covid-19. Y como doctores, nuestra inclinación es que cuando llega un paciente le brindamos la mejor atención médica posible. Y si es necesario, se pone con un ventilador en una unidad crítica. A medida que los médicos adquieren más práctica con casos de Covid-19, mejoran en el triage (la clasificación de la escala de gravedad de un paciente a la hora de admitirlo en una urgencia): distinguen mejor quién necesita ser hospitalizado y quién debe simplemente quedarse en su casa; quién necesita una cama crítica, quién necesita un ventilador. Eso tiene un impacto en la demanda de unidades críticas. De modo que a medida que los doctores mejoran en eso, nuestras estimaciones probablemente bajarán un poco.
-¿Qué pistas tenemos sobre una eventual segunda ola?
-Si no tenemos un medicamento efectivo y una vacuna, y si consideramos la historia de estos virus, sabemos que son estacionales. Vuelven una y otra vez. Como una influenza, pero más peligrosa. Este virus se comporta más como una neumonía. Y si eso es así, estará con nosotros mucho tiempo, hasta que tengamos una vacuna. Así que sí, habrá una segunda ola. La pregunta no es si habrá una segunda ola, es si saldremos de la primera ola y tendremos un descanso antes de la segunda. Lo que estamos viendo en muchos países del mundo, y si miras a Chile y Brasil, parece que habrá una gran ola que se extenderá por mucho tiempo, y esa es una gran preocupación.
COMENTARIOS
Para comentar este artículo debes ser suscriptor.
Lo Último
Lo más leído
1.
2.
4.

















