¿Hay una vacuna mejor que otra? Las diferencias entre Pfizer, Sinovac y AstraZeneca
A pesar de los temores de algunas personas, expertas señalan que todas las vacunas que se están administrando en Chile, y las que vendrán, pasan por un riguroso proceso de control y seguridad. Además, independiente de su tecnología, todas buscan el mismo efecto: proteger contra el virus. Aún así, alertan sobre las pocas evidencias científicas en adultos mayores.

Desde abril próximo y a esperas de lo que ocurra con las pruebas de CanSino en el sur del país, Chile tendrá tres vacunas contra el coronavirus: Pfizer/BioNTech y Sinovac, ya disponibles en Chile, y Oxford/AstraZeneca, aprobada este miércoles por el Instituto de Salud Pública (ISP).
Pero a pesar de los esfuerzos de las farmacéuticas, el Ministerio de Salud y la Organización Mundial de la Salud por aclarar aspectos de seguridad y métodos utilizados para la fabricación de las vacunas, en Chile no todos están dispuestos a recibir el fármaco.
Así lo reveló en diciembre la encuesta Criteria, señalando que sólo un 37% de la población se manifiesta completamente dispuesta a vacunarse en caso de vacunas certificadas, un 37% dice estar “algo dispuesto”, y un 27% “nada dispuesto”. Entre las razones esgrimidas en la encuesta destacan la desconfianza general hacia la vacuna; expectativa por más estudios que den cuenta de su efectividad, el temor por no ser 100% efectiva, la velocidad con la que produjeron la vacuna, posibles efectos secundarios, y pensamientos anti-vacunas.
En panorama se complica si consideramos un estudio publicado este jueves por la Universidad de Chile y el Colegio Médico, que señala que un 12% de los chilenos no reconoce el peligro en la pandemia, sólo el 31% respeta la distancia física y apenas el 43% evita los encuentros con más de 10 personas.
Sin embargo, las vacunas tanto en desarrollo como las que ya están en Chile, pasan por un extenso, complejo y riguroso proceso de seguridad.
La Dra. Eliana Sánchez, miembro del grupo de expertos externos del ISP para vacuna Covid-19 y académica del Instituto de Farmacia de la Universidad Austral de Chile, señala que “como comisión, el periodo en que revisamos cómo se producen la vacunas en las distintas plataformas, nos sirve hasta el momento en que terminan los estudios pre-clínicos con animales. A partir de allí, lo que interesa es qué partícula incluye para hacer el antígeno presentado a nuestro sistema inmune, independiente de su fabricación”.
“Incluso hay algunas vacunas que pueden generar más reacciones adversas que otras, pero todas serán seguras. No hay ninguna vacuna que tenga pendientes temas de seguridad en este sentido y que lo haya mostrado en su desarrollo”, asegura.
“¿Cómo se puede determinar que una vacuna es eficaz? el virus lo pone difícil. Normalmente basta con demostrar los títulos de anticuerpos neutralizantes que son los que muestran que nuestra memoria inmunitaria funciona, pero este virus se las arregla para tomarnos desprevenidos. Con ello viene otra regla: a pesar de estar vacunados, hay que estar manteniendo las protecciones de mascarilla, distancia social y lavado de manos”, añade Sánchez.
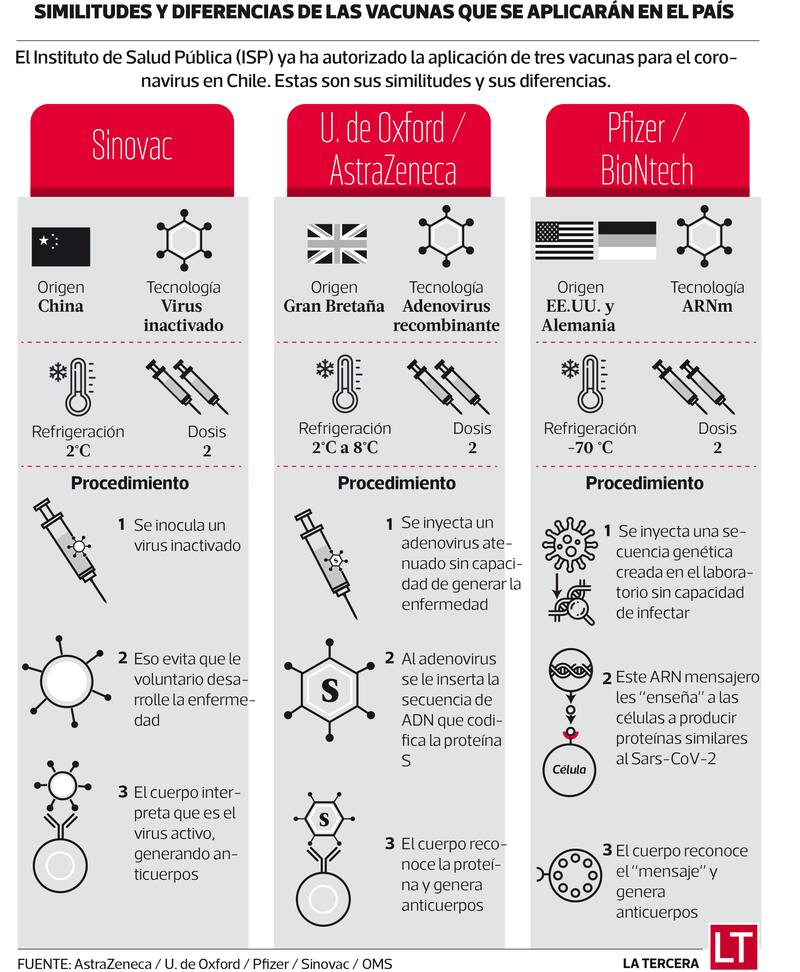
Diferencias
La viróloga e investigadora de la Universidad Autónoma de Chile, Dra. Loreto Fuenzalida, explica que la vacuna de Pfizer esta basada en una tecnología nueva, ARN mensajero, que codifica para la proteína S del virus, y requiere una conservación a -70ºC, que es una de sus dificultades. Es una molécula muy inestable, por lo que una vez que se descongela, dura sólo 7 horas y debe ser aplicada”.
“Esta vacuna fue estudiada en personas desde 16 años y adultos mayores, presentando una amplia eficacia de sobre el 95%, lo que significa que aproximadamente el 5% de las personas vacunadas se contagiaron, pero todos ellos presentaron síntomas leves. La vacuna cubre la forma grave del coronavirus”, dice.
En el caso de la vacuna de Sinovac, la viróloga puntualiza que su sistema está basado en una metodología ya conocida. “Es la misma forma de fabricación de la influenza, un virus inactivado que se inyecta, no se puede replicar en el cuerpo y no nos puede causar la infección. Para este estudio se probó en personas de 18 a 59 años de edad, aunque falta aún evidencia para adultos mayores o sobre los 59 años. Esta vacuna no va a causar la infección en estas personas mayores, pero el problema es que no produzca la inmunidad necesaria”.
La viróloga también aclara que cuando se habló que en el caso de Sinovac y su eficiencia de un 50%, se relaciona a sintomatología leve. En ningún caso se presentaron síntomas graves o murieron personas por la vacuna.
“Por otro lado, esta vacuna se puede transportar a -20ºC, por lo que es mucho más fácil en términos logísticos que el fármaco de Pfizer”, añade.
Para la vacuna de AstraZeneca en tanto, Fuenzalida indica que “está basada en un vector viral, un adenovirus de chimpancé que es absolutamente inocuo para los humanos y transporta parte del genoma del coronavirus. Esta vacuna presentó cerca de un 70% de eficacia: un 30% de los vacunados se contagiaron pero también al igual que las otras vacunas, presentaron síntomas leves. Otro beneficio es su transporte con temperaturas de refrigerador, de entre 2 y 8ºC, por lo que el traslado y mantención es más fácil. Es una vacuna más económica”.
¿Mejor o peor?
“Eso depende del grupo que estemos mirando”, dice la Dra. Fuenzalida. “La idea es que la entrega de estas vacunas sea lo más eficiente. Si las entregamos a un grupo de por ejemplo, adultos mayores, donde no se ha comprobado que realmente se produzca la inmunidad que se está buscando, no tiene sentido aplicarla, porque se va a estar perdiendo una vacuna y la persona va a quedar con la sensación de protección, y no será así. Se requieren más estudios en personas de más de 55-59 años, y ya comenzaron los estudios en personas de 12 a 16 años. Cuando ya se vea que es segura y produce la inmunidad, se probará en niños. Lo mismo pasa con las embarazadas”.
“En cuanto a personas con patologías o inmunodeprimidas, hay que tomar en cuenta que ninguna de las vacunas que se están aplicando en este momento en Chile está basada en la tecnología de virus atenuado, por lo que no genera la enfermedad. Para personas con alergias, se ha visto que en casos con antecedentes de alergias previas severas han mostrado una reacción al momento de ser vacunadas. En cualquier caso, se espera hasta 30 minutos para observar y ver que en casos que sea requerido, la persona tenga la medicación correspondiente”, añade.
La Dra. Sánchez indica que “más que las vacunas mismas, hay veces que lo que toma importancia es la inmunocompetencia del individuo vacunado. Es más fácil demostrar eficacia en poblaciones inmunocompetentes con pocas comorbilidades y que generalmente van a estos estudios. Si lo llevamos a la vida real, es la fuerza laboral en Chile, gente que va a trabajar, etc”.
“Es difícil comparar porque el contexto donde las vacunas se han ido probando es diferente. La exposición comunitaria o de alto riesgo al virus es distinta, o hay algunos grupos que tienen mayor o menor comorbilidad”, afirma.
“Traducido a la vida real”, agrega, “se relaciona a muchos factores: qué tanto se va a cuidar una persona, si tiene comorbilidades, si es inmunocompetente, si tomó corticoides inmunosupresores justo cuando lo vacunaron, si toma alcohol -que reduce la respuesta inmunitaria-, o si no usó mascarilla los primeros días post inoculación, ya que genera más riesgo de contagiarse antes que la respuesta inmunitaria se haya desarrollado, entre otros”.
“Entonces, la vacuna por más perfecta que sea, no va a poder desarrollar la maquinaria inmune”, sostiene.
COMENTARIOS
Para comentar este artículo debes ser suscriptor.
Lo Último
Lo más leído
La mayoría no entiende el debate por el impuesto a las empresas. El resto lee La Tercera.
Plan Digital+$6.990 al mes SUSCRÍBETE












