¿Qué hace que la variante Delta de Covid-19 sea tan peligrosa para las personas no vacunadas?
Una combinación única de mutaciones condujo a esta versión más infecciosa del coronavirus, lo que provocó la revisión de las pautas de las máscaras.

La variante Delta del coronavirus se detectó por primera vez en India en octubre pasado, donde ayudó a impulsar un devastador aumento de Covid-19 que estableció récords de nuevas infecciones y muertes. Desde entonces, Delta se ha extendido a más de 100 países. Las naciones que anteriormente habían mantenido los casos de Covid-19 relativamente bajos, como Indonesia, Australia y partes de África, ahora están experimentando un crecimiento récord en las infecciones de la variante más transmisible.
Delta se detectó por primera vez en EE.UU. en marzo y, a mediados de julio, representaba las tres cuartas partes de los casos de Covid-19. Ha suplantado a la variante Alfa, que hasta hace poco era la versión más extendida del virus en EE.UU. Su impacto se siente agudamente en partes del país con bajas tasas de vacunación, donde el recuento de casos y las hospitalizaciones están aumentando. La variante Delta representa el 83% de todos los casos en EE.UU., según estimaciones recientes de los Centros para el Control y la Prevención de Enfermedades de EE.UU. (CDC, su sigla en inglés) las personas no vacunadas representan más del 95% de todas las hospitalizaciones.
1. ¿Qué hace que la variante Delta sea más contagiosa?
Los investigadores creen que Delta es aproximadamente un 50% más transmisible que la variante Alfa, lo que significa que el paciente promedio infectaría un 50% más de contactos. Se estima que la alfa en sí es un 50% más contagiosa que las versiones anteriores del virus.
El aumento de la infecciosidad de Delta se debe a una combinación única de mutaciones, cambios en el código genético del virus que afectan su estructura y función. Algunas de las mutaciones más perniciosas de Delta afectan su proteína pico (spike), que el virus usa para adherirse e infectar células humanas.
Estas mutaciones pueden hacer que el virus se una mejor a las células, así como ayudarlo a eludir los anticuerpos, que nuestro sistema inmunológico despliega para neutralizar el virus.
2. ¿Cómo afectan las mutaciones de Delta a la proteína pico (spike)?
Un modelo generado por Robert F. Garry, virólogo de la Universidad de Tulane, muestra una de las tres subunidades de la proteína pico. Muestra partes clave de la proteína que se ven afectadas por las mutaciones de la variante Delta. Estas ubicaciones proporcionan pistas sobre cómo las mutaciones pueden mejorar la función de Delta. La variante tiene mutaciones que le son exclusivas, así como las que se encuentran en otras versiones del coronavirus.
3. ¿Qué tan efectivas son las vacunas contra la variante Delta?
A pesar de las mutaciones de Delta, los estudios sugieren que las vacunas Covid-19 autorizadas en EE.UU. Son eficaces para prevenir enfermedades graves en las personas expuestas a la variante.
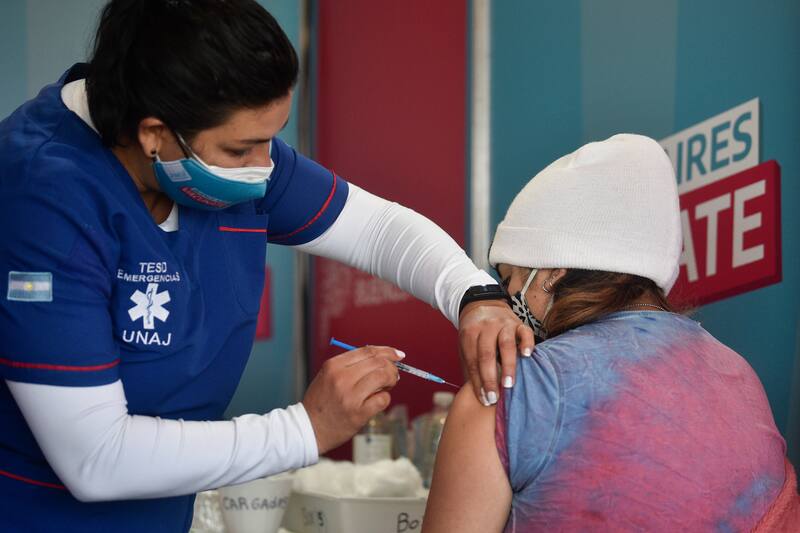
Las vacunas actúan estimulando al cuerpo para que produzca anticuerpos dirigidos a un patógeno en particular, como el coronavirus. Después de la vacunación, los anticuerpos permanecen en nuestro sistema. Si estamos infectados con el virus real, los anticuerpos están disponibles para contrarrestarlo antes de que pueda causar la enfermedad. Las vacunas Covid-19 actualmente autorizadas se crearon en base a versiones del coronavirus que circulaban el año pasado, antes de que surgiera Delta. Las nuevas mutaciones en la proteína pico de Delta podrían dificultar que los anticuerpos producidos por la vacuna reconozcan y neutralicen la variante, temen algunos expertos.
Una forma de medir la capacidad de un virus para evadir las vacunas es tomar anticuerpos de pacientes que han sido vacunados y combinarlos con el virus real en el laboratorio, luego medir qué cantidad del virus se neutraliza. En un estudio que aún no ha sido revisado por pares, la Dra. Akiko Iwasaki, inmunóloga de la Universidad de Yale, y sus colegas utilizaron esta técnica para comparar qué tan bien las diferentes variantes de coronavirus pueden resistir la neutralización de la vacuna. Se recolectaron muestras de sangre de pacientes que habían recibido vacunas de ARNm, la tecnología utilizada en las inyecciones de Pfizer y Moderna.
Los investigadores encontraron que Delta era mejor para evadir la neutralización que las versiones anteriores del virus desde el comienzo de la pandemia. También fue más resistente a la neutralización que la variante Alfa, que se detectó por primera vez en el Reino Unido el año pasado. Pero no es tan resistente como la variante Gamma, que se encontró por primera vez en Brasil, o la variante Beta de Sudáfrica.
Los estudios del mundo real respaldan los hallazgos del laboratorio. Las vacunas autorizadas en los EE. UU. Son algo menos efectivas para prevenir la infección por la variante Delta que contra las versiones establecidas del virus. Pero aún ofrecen una protección considerable contra enfermedades graves y hospitalizaciones.
Un estudio de casi 20.000 personas publicado en el New England Journal of Medicine encontró que después de dos dosis, la vacuna Pfizer fue 88% efectiva para prevenir la enfermedad sintomática causada por Delta. Fue 94% efectivo contra la variante Alfa.
Un análisis de más de 14.000 casos de Delta realizado por la Agencia de Salud Pública de Inglaterra encontró que dos dosis de la vacuna Pfizer redujeron el riesgo de hospitalización en un 96%.
A pesar de la efectividad de las vacunas, la protección que brindan disminuye con el tiempo. Los funcionarios de salud pública sospechan que los estadounidenses eventualmente necesitarán inyecciones de refuerzo para retener su inmunidad.
Las personas vacunadas que se infectan aún pueden transmitir el virus a otras personas. Citando el contagio de Delta, los CDC recomendaron el martes que las personas vacunadas reanuden el uso de mascarillas en interiores en ciertas partes del país.
COMENTARIOS
Para comentar este artículo debes ser suscriptor.
Lo Último
Lo más leído
Casi nadie tiene claro qué es un modelo generativo. El resto lo leyó en La Tercera
Plan Digital + LT Beneficios$6.990 al mes SUSCRÍBETE













