 Por Patricio Lazcano
Por Patricio LazcanoEstudio de 14 años sobre el hanta revela cómo este letal virus se puede contagiar de persona a persona
Tras más de una década de investigación y un análisis a más de 100 pacientes con este virus, se documentó que, pese a que la transmisión más común es desde el roedor a humano, existe una inusual transmisión de persona a persona.

El síndrome cardiopulmonar por hantavirus (SCPH) es una enfermedad que no tiene un antídoto conocido y que solo se presenta en Norteamérica y Sudamérica, transmitida por roedores. En el caso de Chile, el agente infeccioso es el Oligoryzomys longicaudatus o conocido comúnmente como ratón de “cola larga”.
El virus está presente en la orina, las heces o la saliva de los roedores. Se puede entrar en contacto con el virus inhalándolo, que además es la forma más probable de trasmisión, cuando estos se trasmiten por el aire a través de excrementos de roedores afectados o el material de sus nidos.
También se puede contagiar al ingerir alimentos contaminados con saliva, orina o excrementos de ratones, al tocar cosas contaminadas por el virus, como un nido y, luego, tocarte la boca, los ojos o la nariz y al ser mordido o arañado por un roedor infectado.
Estudio de 14 años sobre el hanta revela cómo este letal virus se puede contagiar de persona a persona
La trasmisión del virus entre personas no está bien documentada, aun cuando existe un registro de una cepa del virus que se detectó en Sudamérica, llamado virus Andes, que sí se sabe puede generar transmisión de persona a persona.
Ahora, un estudio liderado por Marcela Ferrés, infectóloga de la U. Católica e investigadora principal del proyecto anillo ANID GENE2DIS y publicado en The Lancet Infectious Diseases confirmó que esta cepa del virus sí puede generar una transmisión directa entre seres humanos. La investigación estudió a 131 pacientes infectados con hanta en las Regiones Metropolitana, Biobío, La Araucanía, Los Ríos y Los Lagos entre 2008 y 2022.
Se determinó que 101 de los casos era de personas solas, mientras que los que formaban parte de un grupo familiar o de trabajo fueron 30. En el 84% de los casos, la única fuente reconocida de contagio fue la exposición ambiental y en el otro 16% de los casos se describió exposición ambiental y de persona a persona.
Así concluyeron que hubo tres casos en que, por el historial epidemiológico, se confirmó que el contagio fue de persona a persona. Dos de ellos eran lactantes, cuyas madres los amamantaron durante la fase aguda de la infección. La tercera era una niña de 10 años contagiada por su madre.

Durante el tiempo de hospitalización se analizaron distintos fluidos de los pacientes en varias etapas de la enfermedad, lo que permitió detectar la presencia del virus y determinar las etapas de mayor riesgo de contagio.
Así pudieron determinar la detección del virus “vivo” (replicante) en los fluidos orales durante etapas tempranas de la infección. Se encontraron partículas virales en el líquido gingivo crevicular (que está entre el borde de la encía y la superficie de los dientes), la saliva, las secreciones nasofaríngeas y la sangre.
Asimismo, se pudo demostrar la importancia de estos fluidos para diagnosticar la infección, incluso en un período tardío.
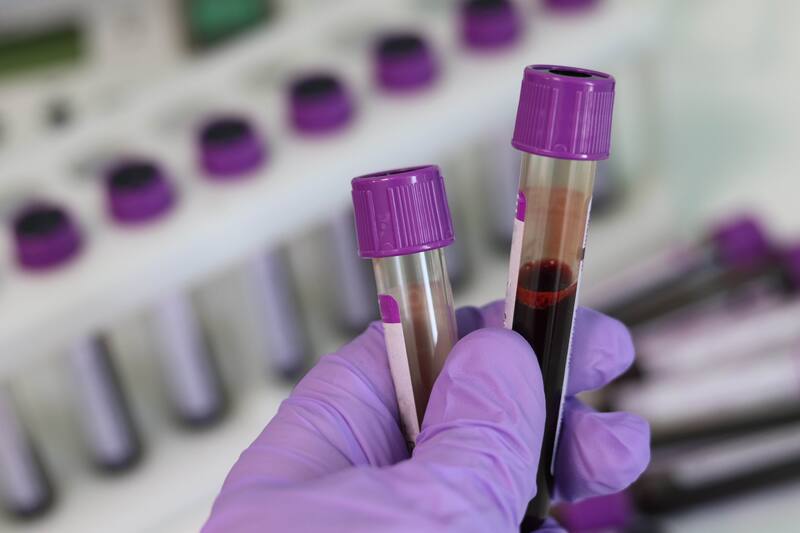
Según los investigadores, la presencia del virus en los fluidos orales durante las etapas tempranas de la infección, en ocasiones sin la conciencia de la persona, crea una ventana de transmisión para casos posteriores.
Este riesgo de transmisión se incrementa especialmente cuando el diagnóstico se retrasa después del inicio de los primeros síntomas.
“Este antecedente, unido a que hallamos en estudios previos con el doctor Pablo Vial que el virus está en la sangre 15 días antes del primer síntoma, nos lleva a presumir que la ventana de contagio está incluida pocos días antes de que los pacientes se hospitalicen y durante los primeros días de hospitalización”, dice Marcela Ferrés.

Esto sugiere, advierte, que hay que tomar todos los resguardos, como identificar quiénes tienen mayor riesgo de contagio por ser contacto estrecho.
Así, la investigación encontró un alto riesgo de que las parejas se contagien mutuamente por el probable intercambio de fluidos como la saliva, además de los lactantes, al ingerir leche materna infectada. Por ello, Ferrés recomienda el seguimiento de la aparición de síntomas en los contactos estrechos, como fiebre, dolor de cabeza y músculos, hasta cumplir las cuatro semanas, aun cuando no hay síntomas.
“Hemos visto que entre el día 15 y 21 comienzan sintomatología los pacientes que se enferman por otra persona”, agrega Ferrés, quien enfatiza la importancia de la educación sanitaria sobre las posibilidades de contagio de las personas cercanas.
La publicación explica que muchas veces los síntomas no se asocian enseguida a la enfermedad por tanto no se toman medidas preventivas como el uso de mascarilla de quienes conviven con la persona o quien lo lleva a un centro de salud.
Por ello, los investigadores hablan sobre la importancia de la adherencia a los estándares de control de infecciones en ambientes hospitalarios, utilizando bata, guantes y mascarilla durante la atención de los pacientes hasta que se descarte el diagnóstico que ha sido sospechado y se está en espera de resultados de laboratorio.

Otro resultado interesante, es que se encontró material genético, ARN, del virus en las muestras analizadas varias semanas después del inicio de síntomas.
Si bien, hay un número predominante de fluidos positivos para ANDV durante la primera semana después del inicio de los síntomas, solo unas pocas muestras siguen siendo positivas para ANDV después de tres semanas del inicio de síntomas.
En la tercera semana las muestras de leucocitos fueron positivas y en más del 90% de ellas continúa detectándose el virus durante la fase de convalecencia. En plasma, según la investigación, el porcentaje de muestras positivas disminuye gradualmente desde el 80% al comienzo de la fase aguda (0 a 4 días) y continúa disminuyendo en los días siguientes. Para los investigadores, encontrar presencia de ARN semanas después de los síntomas, muestra la importancia de utilizar estos fluidos para el diagnóstico tardío de la enfermedad, principalmente los leucocitos.
COMENTARIOS
Para comentar este artículo debes ser suscriptor.
Lo Último
Lo más leído
Casi nadie tiene claro qué es un modelo generativo. El resto lee La Tercera.
Plan Digital$6.990 al mes SUSCRÍBETE













