Casi 200 nuevas vacunas se están desarrollando para combatir las variantes del coronavirus: Cinco preguntas para entender cómo funcionan
Más de 40 de ellas ya se están probando en humanos en EE.UU., empleando una serie de enfoques diferentes para proteger a las personas del coronavirus. Dos científicos explica cómo funcionan y por qué algunas podrían ser mejores que las actuales.

Las primeras tres vacunas contra el coronavirus obtuvieron la Autorización de Uso de Emergencia en EE.UU. hace más de un año. Hasta la fecha, no se han puesto en uso otras vacunas en ese país, pero eso cambiará pronto. Más de 40 vacunas se están sometiendo a ensayos clínicos en EE.UU., empleando una serie de enfoques diferentes para proteger a las personas del coronavirus. Vaibhav Upadhyay y Krishna Mallela han estado estudiando la proteína espiga (spike) del coronavirus desde el estallido de la pandemia y están desarrollando tratamientos para la Covid-19. Juntos, explican qué vacunas están en desarrollo y por qué algunas de ellas deberían ser mejores que las que están disponibles ahora.
1. ¿Por qué las empresas están trabajando en nuevas vacunas?
Una de las principales razones por las que las nuevas vacunas son importantes, y por las que el mundo todavía está lidiando con el Covid-19, es la continua aparición de nuevas variantes. La mayoría de las diferencias entre las variantes son cambios en la proteína espiga, que se encuentra en la superficie del virus y lo ayuda a ingresar e infectar las células.
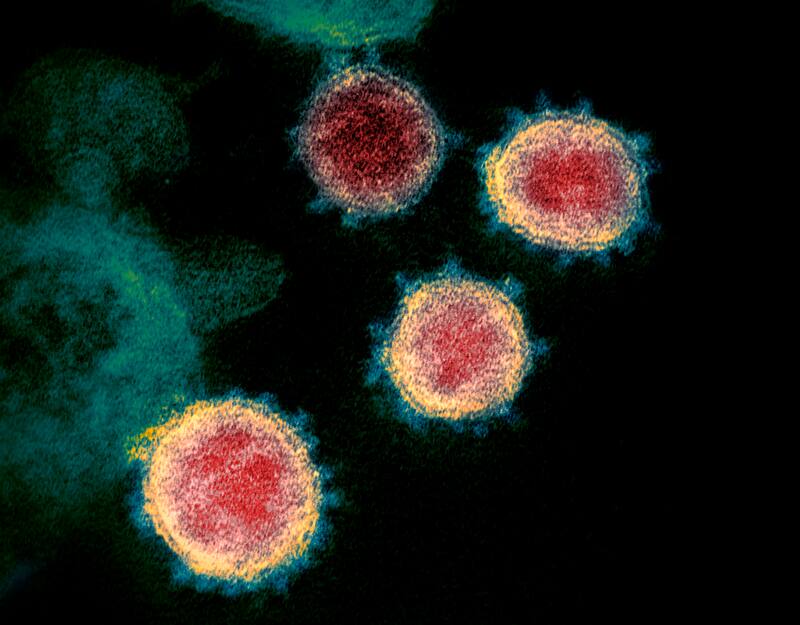
Algunos de estos pequeños cambios en la proteína espiga han permitido que el coronavirus infecte células humanas de manera más eficiente. Estos cambios también han hecho que las vacunas anteriores o las infecciones por Covid-19 brinden menos protección contra las nuevas variantes. Las vacunas actualizadas o nuevas podrían ser mejores para detectar estas diferentes proteínas de punta y proteger mejor contra nuevas variantes.
2. ¿Qué tipos de vacunas se están trabajando?
Hasta el momento, se han aprobado 38 vacunas en todo el mundo, y Estados Unidos ha aprobado tres de ellas. Actualmente hay 195 vacunas candidatas en diferentes etapas de desarrollo en todo el mundo, de las cuales 41 se encuentran en ensayos clínicos en EE.UU. Las vacunas contra el Sars-CoV-2 se pueden dividir en cuatro clases: virus completo, vector viral, basado en proteínas y vacunas basadas en ácido nucleico.
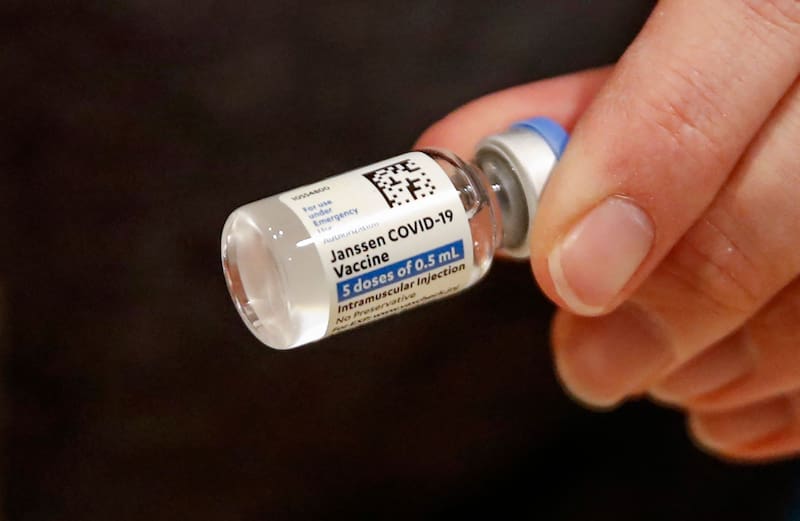
Las de virus completo generan inmunidad utilizando un virus Sars-CoV-2 completo, aunque debilitado, llamado inactivado o atenuado. Actualmente hay dos de estas vacunas en ensayos clínicos en EE.UU. Las vacunas de vectores virales son una variación de este enfoque. En lugar de usar el coronavirus completo, usan una versión modificada de un adenovirus inofensivo que transporta partes de la proteína espiga del coronavirus. La vacuna de Johnson & Johnson es una vacuna de vector viral, y hay 15 candidatas más en esta categoría en ensayos clínicos en EE.UU.
Las vacunas a base de proteínas usan solo la proteína espiga o parte de ella para generar inmunidad. Dado que la proteína espiga es una de las partes funcionalmente más importantes del coronavirus, una respuesta inmunitaria que solo se dirija a esta parte es suficiente para prevenir o superar una infección. Actualmente, EE.UU. tiene cinco vacunas a base de proteínas que se están sometiendo a ensayos clínicos.
Las vacunas a base de ácido nucleico son actualmente las más utilizadas en EE.UU. Están hechas de material genético, como el ADN o el ARN, que codifica la proteína de punta del coronavirus. Una vez que una persona recibe una de estas inyecciones, su cuerpo lee el material genético y produce la proteína espiga. Esto a su vez genera una respuesta inmune. Hay 17 vacunas de ARN y dos de ADN en ensayos clínicos en EE.UU.. Algunas de ellas utilizan el material genético de variantes más nuevas, incluidas versiones actualizadas de las vacunas Moderna y Pfizer.
3. ¿Serán mejores las vacunas nuevas que las existentes?
Las vacunas de Moderna, Pfizer y J&J se basan en la cepa original del coronavirus y son menos potentes ante nuevas variantes. Las vacunas basadas en nuevas variantes brindarían una mejor protección contra esas cepas más nuevas que las vacunas existentes, y algunas están en desarrollo. Las vacunas a base de ácido nucleico son las más fáciles de actualizar y constituyen la mayoría de las vacunas dirigidas a variantes. Moderna ya ha producido una vacuna que contiene ARNm de las variantes Beta y Ómicron y algunos datos clínicos publicados recientemente muestran que es más eficaz contra variantes más nuevas que la inyección original de Moderna.
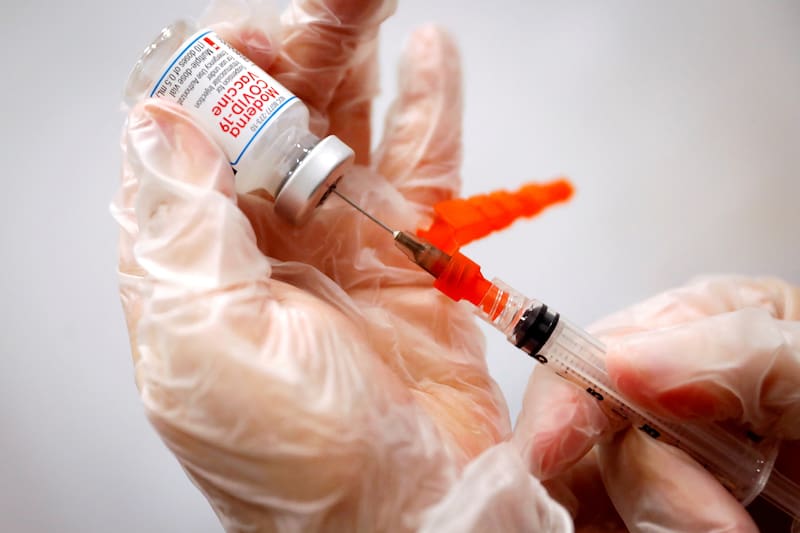
Si bien la actualización de las vacunas de ácido nucleico es importante, algunas investigaciones sugieren que las vacunas de vectores virales o de virus completo podrían ser más eficaces contra nuevas variantes, sin necesidad de actualizarlas.
4. ¿Cuáles son las ventajas de las vacunas de virus completo?
Las vacunas a base de ácido nucleico y de proteínas utilizan únicamente la proteína espiga para producir una respuesta inmunitaria. Con una vacuna de virus completo, el sistema inmunitario no solo reconoce la proteína espiga, sino también todas las demás partes del coronavirus. Las otras partes del virus ayudan a generar rápidamente una fuerte respuesta inmunológica que involucra muchas ramas diferentes del sistema inmunológico y dura mucho tiempo.
Otro beneficio de las vacunas de virus completo y vector viral es la facilidad de almacenamiento y envío. Las vacunas de vectores virales se pueden almacenar en refrigeradores domésticos comunes durante meses, a veces años. En comparación, las vacunas de ARNm de Moderna y Pfizer deben almacenarse y enviarse a temperaturas ultrabajas. Estos requisitos de infraestructura hacen que las vacunas de virus completo sean mucho más viables para su uso en lugares remotos de EE.UU., así como en todo el mundo.
5. ¿Cuáles son algunas desventajas de las vacunas de virus completo?
Hay algunas desventajas de las vacunas de virus completo.
Para producir vacunas de virus inactivados, primero debe producir una gran cantidad de coronavirus vivo y luego inactivarlo. Existe un riesgo biológico pequeño, pero legítimo, asociado con la producción de una gran cantidad de coronavirus vivos. Una segunda desventaja es que las vacunas de virus inactivados y de vectores virales pueden no producir una fuerte protección en pacientes inmunocomprometidos.
Finalmente, la producción de vacunas de virus completos requiere mucha más mano de obra en comparación con la producción de vacunas de ARNm. Debe cultivar, luego purificar y luego inactivar el virus mientras verifica cuidadosamente la calidad en cada paso. Este largo proceso de producción dificulta la producción de grandes cantidades de la vacuna. Por las mismas razones, rediseñar o actualizar las vacunas de virus completo para futuras variantes es más difícil en comparación con simplemente cambiar el código de la vacuna basada en ácidos nucleicos o proteínas.

Al observar los pros y los contras de cada tipo de vacuna, creemos que las vacunas basadas en virus podrían desempeñar un papel importante en la generación de una inmunidad amplia y duradera contra un virus que muta rápidamente. Pero los enfoques basados en proteínas o ARNm fácilmente actualizados que se pueden ajustar a las últimas variantes también pueden ser clave para contener la propagación de la pandemia. Con vacunas de todo tipo en proceso, los funcionarios de salud pública y los gobiernos de todo el mundo tendrán más herramientas a su disposición para hacer frente a lo que el coronavirus traiga a continuación.
*Vaibhav Upadhyay
Becaria posdoctoral en Ciencias Farmacéuticas, Campus Médico Anschutz de la Universidad de Colorado
*Krishna Mallela
Profesor de Ciencias Farmacéuticas, Campus Médico Anschutz de la Universidad de Colorado
COMENTARIOS
Para comentar este artículo debes ser suscriptor.
Lo Último
Lo más leído
1.
2.
3.
4.

















