¿Quiénes se agravarán de Covid en Chile? Estudio más grande realizado en el país predice qué pacientes podrían terminar hospitalizados o en la UCI
Primera y única investigación chilena realizada por científicos de la Universidad de Chile siguió a pacientes por más de un año y encontró índices en el sistema inmune de los enfermos que determinaron la gravedad del cuadro que finalmente desarrollaron.

¿Cómo es la inmunidad de los pacientes que se enferman grave de Covid-19? Esa fue una de las preguntas que se plantearon investigadores de la Universidad de Chile a mediados del año pasado cuando todo el país vivía el peak de la primera gran ola de contagios con el virus Sars-CoV-2.
Mercedes López, directora del Programa de Inmunología de la Facultad de Medicina de la U. de Chile e investigadora del Instituto de Ciencias Biomédicas (ICBM), explica que el primer objetivo era desarrollar un estudio que permitiera saber más sobre la respuesta inmune que desarrollaban los distintos tipos de casos de Covid-19. “Queríamos hacer una foto de cómo se desarrollaba la respuesta inmune en pacientes chilenos”. En esta primera parte, se analizó a los pacientes más grave pero la investigación continúa en curso para comprender también cómo es la respuesta inmune en las personas que fueron asintomáticas y los que desarrollaron casos leves y moderados.
Desde julio del año pasado y hasta agosto de este año, un equipo de investigadores de la Facultad de Medicina y la Facultad de Ciencias de la U. de Chile junto a expertos del Hospital Clínico de esta universidad (HCUCH), siguieron a 122 pacientes atendidos en este recinto.
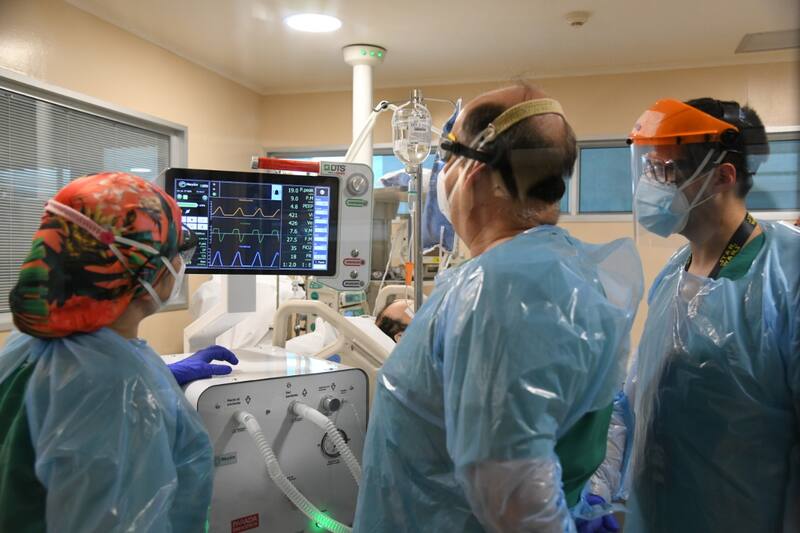
De ellos, 28 eran pacientes sanos que sirvieron como grupo control, 29 pacientes que enfermaron de Covid-19 y tuvieron un desarrollo moderado de la enfermedad pero que requirieron hospitalización, 37 pacientes considerados como severos (que necesitaron apoyo de oxígeno por cánula nasal y conexión a ventilador mecánico) y 28 convalecientes.
Para comprender la dinámica inmunológica de los pacientes con Covid grave los investigadores analizaron un subconjunto de células inmunes y anticuerpos específicos contra el virus Sars-CoV-2 de otros pacientes con Covid-19 que ingresaron al HCUCH además de los 28 pacientes convalecientes y 28 controles saludables. El estudio fue publicado como pre print en el sitio MedRvix.org
Resultados
De acuerdo a la investigación, los pacientes que tenían una condición más grave mostraron más frecuencia de células inmunes y anticuerpos en comparación con los pacientes moderados y convalecientes.
“Lo que vimos fue una desregulación. Encontrar anticuerpos específicos contra el virus es muy bueno porque significa que el sistema inmune lo detectó y montó una respuesta contra él. Pero los pacientes muy severos, tenían mucha cantidad concentrada en el plasma de la sangre. Es como si un auto de carrera acelerara tanto para llegar a la meta que se pasa varias metas sucesiva producto de esta aceleración”, explica Mercedes López.
Entonces, la respuesta exagerada del sistema inmune está relacionada con la severidad del Covid-19, pero esta respuesta, a su vez, también está relacionada con patologías previas como la hipertensión, la obesidad o la diabetes que ya elevan el nivel de inflamación de un individuo y con la cantidad de carga viral a la que se enfrenta el individuo al momento del contagio.
Incluso, dentro del grupo los pacientes graves, que progresan rápidamente hacia la ventilación mecánica invasiva muestran frecuencias más altas de células como plasmablastos, monocitos, eosinófilos, células Th1 e IgG específica del Sars-CoV-2 en comparación con los pacientes que están con una cánula nasal de oxígeno de alto flujo (oxígeno que ingresa a presión). Estos hallazgos demuestran que los pacientes con Covid-19 grave que progresan hacia la ventilación mecánica invasiva muestran un tipo distintivo de inmunidad que se genera por la respuesta exagerada o desregulada del sistema inmune de cada persona.
“Existen dos tipos de respuesta inmunitaria. Una es innata que es la primera barrera y demora segundo en aparecer y otra es la adaptativa que desarrolla más lentamente pero que tiene la ventaja de contar con una memoria inmunológica” para cuando el individuo se encuentre de nuevo con el virus, explica López.
En el caso de los pacientes más graves, encontraron que había mayor cantidad de plasmablastos (tipo de linfocitos B que producen activamente anticuerpos), Células T que son parte de la respuesta adaptativa y anticuerpos específicos desarrollados contra la proteína S o Spike del coronavirus (tipo de inmunoglobulina IgG).
“No todo se explica con un solo hallazgo. En lo que describimos, hay situaciones específicas entre los pacientes severos y muy severos, una inmunidad distintiva, que se podría intentar modularla. Nuestro estudio es descriptivo, muestra una situación”, pero tienen que venir otros estudios posteriores para explicar en profundidad o intentar dar solución, agrega la investigadora del ICBM.
Inmunidad protectora
Otro objetivo de la investigación era saber qué ocurriría con los pacientes cuando ya comenzaban a recuperarse. Los datos muestran que los pacientes que se recuperan de un Covid-19 grave comienzan a recuperar proporciones normales de células inmunitarias 100 días después del alta hospitalaria y mantienen altos niveles de IgG específica del Sars-CoV-2 durante todo el estudio, lo que es un signo indicativo de memoria inmunológica. Por lo tanto, este trabajo puede proporcionar un punto de referencia útil para mejorar los resultados de la enfermedad con un nuevo estudio, ahora clínico.
“Algunos paciente se recuperan más rápido, otros lo hacen más lento. Son muchos los parámetros que se alteran con esta enfermedad. Vimos que los pacientes quedaron con anticuerpos IgG específicos, hasta 300 días después”, detalla.
También se pudo establecer que no hay correlación entre severidad de enfermedad y los títulos (cantidad) de anticuerpos que queden por lo menos en el grupo de pacientes hospitalizados. “Mientras ellos estaban enfermos, sí existía diferencia porque tenían más, pero a los 300 días, no había diferencia entre los pacientes severos y muy severos”.
En la próxima parte del estudio, medirán inmunidad celular específica (memoria inmunitaria). En el caso de este estudio, ningún paciente estaba vacunado porque entonces no habían vacunas. “Las vacunas generan inmunidad. Lo que hemos visto es que no protegen tanto de la infección pero sí de los casos graves. im y hay menos virus circulando. Por eso todas las personas se deben vacunar y en todo el mundo se deben vacunar. No sirve que nosotros en Chile tengamos altos niveles de vacunacion si en el resto del mundo no”, declara la investigadora.
La doctora López destaca que se trata de un estudio colaborativo que permitió reunir a distintas unidades, clínicas y básicas para la investiación. “Nuestro tercer objetivo es lograr que una vez que se termine la pandemia, seamos capaces de aprovechar todas las capacidades que se lograron instalar, en el sistema público, en la propia universidad para que después, cuando aparezca una nueva pandemia, se pueden generar una red de vigilancia con experienca y en la que participen expertos del área de la virología, genómica, inmunidad, epidemiología y otros más”.
En la investigación, junto a López participaron también como coordinadoras, Fabiola Osorio, académica del Programa de Inmunología del Instituto de Ciencias Biomédicas y ex presidenta de la Asociación Chilena de Inmunología; y Maria Rosa Bono, académica de la Laboratorio de Inmunología del Departamento de Biología de la Facultad de Ciencias de la U. de Chile. También destaca el trabajo del médico intensivista Eduardo Tobar y la enfermera Verónica Rojas, ambos del HCUCH.
Lea más en Qué Pasa:
COMENTARIOS
Para comentar este artículo debes ser suscriptor.
Lo Último
Lo más leído
Casi nadie tiene claro qué es un modelo generativo. El resto lee La Tercera.
Plan Digital + LT Beneficios$6.990 al mes SUSCRÍBETE












