 Por Patricio Lazcano
Por Patricio LazcanoMortal virus similar al ébola detectado en Bolivia se transmite entre personas; el estremecedor relato de una enfermera UCI: “He visto pacientes muy arrepentidos” y así se sabe si una vacuna es eficaz: tres cosas que aprendimos del coronavirus esta semana
El patógeno, conocido como virus Chapare por la zona donde fue descubierto, ya ha generado varias muertes, y ahora, científicos de EE.UU. advirtieron que se puede propagar de persona a persona, lo que amplifica su poder.
1. Mortal virus detectado en Bolivia se transmite entre personas
El virus Chapare fue descubierto en 2004 en Bolivia. Causa una enfermedad conocida como fiebre hemorrágica de Chapare, extremedamente letal. En 2019, en uno de sus brotes más publicitados, dos médicos murieron en un hospital cerca de La Paz.
Ahora, científicos descubrieron que este mortal virus es capaz de propagarse de persona a persona en entornos hospitalarios, lo que genera preocupación respecto a la posibilidad de generar brotes epidémicos en el futuro.
La noticia fue dada a conocer el lunes en la reunión de la Sociedad Americana de Medicina e Higiene Tropical (ASTMH, su sigla en inglés).
“Nuestro trabajo confirmó que un joven médico residente, un médico de ambulancia y un gastroenterólogo contrajeron el virus después de encontrarse con pacientes infectados, y dos de estos trabajadores de la salud murieron más tarde”, dijo Caitlin Cossaboom, epidemióloga de los Centros para el Control y la Prevención de Enfermedades de EE.UU. (CDC, su sigla en inglés), durante el desarrollo de la conferencia. “Ahora creemos que muchos fluidos corporales pueden potencialmente portar el virus”, añadió.
El descubrimiento generó una petición a los trabajadores de la salud que atiendan casos sospechosos de virus Chapare de tener sumo cuidado para evitar la exposición a contaminantes potenciales, como sangre, orina, saliva y semen.
Aún no se conoce el mecanismo exacto a través del cual la enfermedad se transmite de persona a persona, pero se sospecha que la saliva podría ser clave.
Los investigadores creen que en el brote boliviano, el médico de la ambulancia que sobrevivió contrajo el virus de de un residente médico infectado a quien resucitaron en el camino al hospital. Se cree que ese mismo médico residente, que murió más tarde a causa de la enfermedad, la contrajo después de ingerir accidentalmente saliva de un paciente infectado.

También hubo evidencia de ARN viral en una muestra de semen tomada de un sobreviviente 168 días después de haber sido infectado, lo que indica que la transmisión sexual es otra forma en que el virus podría propagarse.
El chapare es un arenavirus, un grupo de patógenos que incluyen el virus Lassa y el virus Machupo, los cuales causaron brotes mortales en África Occidental y Bolivia, respectivamente.
“Causa fiebres hemorrágicas, con un cuadro clínico similar al que producen otras infecciones virales tropicales más conocidas como el dengue o ébola”, explicó Ignacio Silva, infectólogo y académico de Dirección de Postgrados Usach, en un artículo publicado en Qué Pasa.
Dice que no es un virus que se haya identificado frecuentemente, y solo se descubrió hace poco a principios del 2000. “Se han descrito algunos brotes, principalmente en Bolivia y no se ha visto en otras zonas, son reportes escasos, aunque se cree que muchas veces se confunde y no se reporta porque se ha confundido con el dengue, ya que el cuadro es muy parecido”.
Michel Serri, infectólogo Clínica Dávila, dijo en el mismo reportaje que el virus Chapare se detectó en 2004, en la zona de Chapare en Bolivia (de ahí el nombre) y que tuvo relación con la muerte de tres personas, dos funcionarios de salud por un cuadro de fiebre, dolor abdominal y hemorragia. “Se ha visto que el virus es muy similar al ébola y a otros virus de fiebre hemorrágica como el Lassa, que existen en África Occidental y está descrito que podría ser transmitido por un vector que sería una rata silvestre de la zona”.
Silva añade que su diagnóstico es difícil de hacer y que en general lo hacen en centros de referencia, como en la CDC. “Puede ser que haya habido más casos diagnosticados como dengue y finalmente haya sido este tipo de virus”.
Cossaboom señala que los pacientes del brote de Chapare en 2019 sufrieron fiebre, dolor abdominal, vómitos, encías sangrantes, erupción cutánea y dolor detrás de los ojos. No existe un tratamiento específico, por lo que los pacientes se tratan principalmente con líquidos por vía intravenosa y otros cuidados de apoyo.
La fuente del brote de Chapare en Bolivia en 2019 aún no se ha confirmado, pero se encontró ARN viral en roedores cerca de la casa del primer paciente identificado. El ARN viral por sí solo no es evidencia suficiente para concluir que los roedores son la fuente, pero ofrece información importante que podría ayudar a futuras investigaciones a delimitar la causa.
Los roedores involucrados fueron ratas arroceras pigmeas y ratas arroceras pigmeas de orejas pequeñas, las cuales se encuentran en Bolivia y algunos de sus países vecinos.
Todavía hay mucho que se desconoce sobre el virus Chapare, principalmente dónde se originó, cómo infecta a los humanos y la probabilidad de brotes más grandes en Bolivia y en otras partes de América del Sur.
Pese a ello, y a que es una enfermedad grave, Silva dice que por su comportamiento, forma de trasmisión y poca propagación “es muy poco probable que se convierta en pandemia y en Chile no ha habido casos”.
Serri dice que en Chile hasta ahora no existen registros específicos, ya que solamente han habido dos brotes pequeños en la zona de Bolivia, “y probablemente muchos se han confundido con brotes de dengue”.
2. El estremecedor relato de una enfermera UCI
Uno de los trabajadores que más se han esforzado durante la actual crisis sanitaria mundial, son los enfermeros.
Una de ellas, llamada Lydia Mobley, enfermera especializada en UCI, realizó un estremecedor relato de su trabajo en los últimos meses: a menudo ve un dramático"arrepentimiento" entre sus pacientes más graves por no haber tomado medidas para evitar contraer el virus.
Es “común que escuchemos es que no creían que el coronavirus fuera real, que no pensaban que fuera grave”, dijo Mobley durante una entrevista.
La enfermera trabaja como freelance para la empresa Fastaff en EE.UU. lo que le ha permitido viajar por muchos hospitales y clínica de ese país.
En esa condición, reconoció durante una entrevista con Lana Zak del canal CBS de ese país, los duros momentos que le ha tocado vivir.
“Es difícil ver a alguien luchando por respirar y ver el arrepentimiento que tiene, el arrepentimiento por no usar una mascarilla, o tal vez por no deber ido a una fiesta, o tal vez no haber ido a esa boda o no haber ido al servicio de la iglesia”, dijo Mobley. “Al final, la gente se está muriendo porque simplemente no se dieron cuenta de la gravedad de esa situación. Y es difícil de creer”, añadió.
EE.UU. ha sido el país más golpeado por el coronavirus. Los casos de Covid-19 han aumentado en noviembre, registrándose más de 624.000 casos activos en todo el país, según el registro de la Universidad Johns Hopkins.
Mobley, que estaba sirviendo en la Marina cuando comenzó la pandemia, dijo que está “absolutamente” asustada por su familia. Dijo que si bien era difícil ser un miembro militar en servicio activo, “no me imaginaba salir y volver a casa con esto, eso es seguro”.
Dijo que es difícil ver a sus compañeras enfermeras, algunas de las cuales han estado tratando a pacientes desde el comienzo de la pandemia, luchando por no sufrir una crisis nerviosa. “El consejo que me dan mucho es simplemente sobrevivir”, dijo Mobley. “Creo que todos tenemos nuestras averías”.
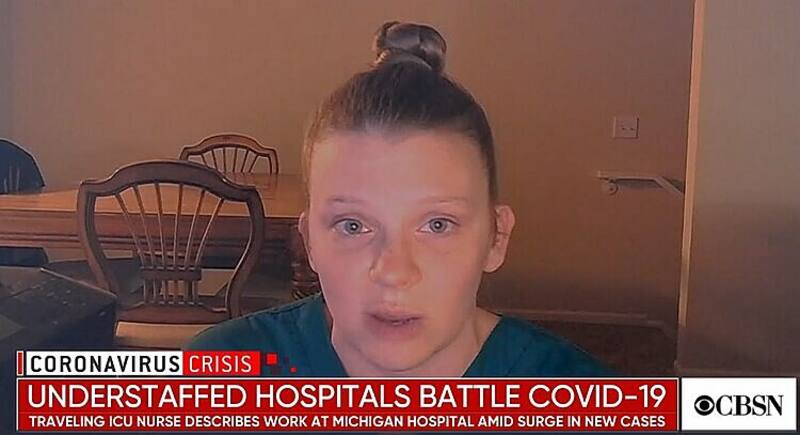
Mobley no pudo contener las lágrimas durante la entrevista, cuando recordó que una de sus pacientes murió solo con ella sentada a su lado.
“Uno no quiere que nadie muera solo, pero aún hay más pacientes que necesitan atención”, dijo Mobley. "En sus momentos de fallecimiento, cuando se agotan todas las medidas ... tratas de hacerlos sentir cómodos en sus últimos momentos. Porque nadie merece morir solo, pero lamentablemente las familias no pueden estar al lado de la cama con ellos. Eso es algo realmente difícil, pero está sucediendo en todo el país ".
Mobley dijo que si bien tiene suerte de que su hospital tiene suficiente ventiladores mecánicos, se están quedando sin bolsas para cadáveres de Covid-19.
La enfermera imploró a cualquier persona que haya tenido Covid-19 que donara plasma, pues a su juicio es uno de los tratamientos más efectivos para luchar contra la enfermedad, pero se trata de un recurso limitado. También suplicó a sus compatriotas que hicieran algo tan simple como usar una mascarilla.
“La gente está muriendo y es muy triste”, señaló. “Y espero que más gente entienda que algo tan simple como usar una mascarilla o no ir a una fiesta o cualquier pequeño gesto realmente puede marcar la diferencia”.
3. Así se sabe que una vacuna es eficaz
Miles de personas han participado de los múltiples ensayos de las vacunas que distintos laboratorios están desarrollando para combatir el coronavirus.
La mayoría de estos laboratorios han informado que sus prototipos han logrado una eficacia superior al 90%. ¿Pero cómo se mide la eficacia de una vacuna?
Según explicó una nota la agencia AFP, todos estos voluntarios, una vez que son inoculados, siguen sus vidas con normalidad: después de sus inyecciones se van a casa, trabajan, estudian y viven como todos los demás, con las mismas recomendaciones de cuidados, confinamiento o uso de máscara que el resto de la población.
Con el tiempo, un número de participantes se contagiará espontáneamente de Covid-19. Se sabrá porque ellos deben informar periódicamente a los investigadores sobre sus síntomas y se diagnosticará cualquier caso sospechoso.
Si la vacuna es efectiva, el número de casos en el grupo de los participantes que recibieron la vacuna real será menor que en la otra mitad, que solo recibió el placebo.
El objetivo es que la diferencia sea lo suficientemente significativa como para descartar que sea resultado del azar. Los métodos estadísticos entran en juego para lograr un nivel de certeza predeterminado. Una eficacia del 100% significaría que no hubo ningún caso entre los vacunados y sí varios en el grupo de placebo.
La nota explicó que el objetivo principal de la vacuna no es prevenir el contagio por el coronavirus sino evitar que las personas desarrollen la enfermedad causada por el virus, es decir, el Covid-19. Se considerará particularmente eficaz si, además, previene las formas graves de Covid-19.
La idea es que si una vacuna previene caer enfermo, se logrará el objetivo de salud pública, incluso si las formas asintomáticas continúan propagándose.
¿Son los participantes expuestos voluntariamente al coronavirus? No. Simplemente se observa si, “en la vida real”, existe una diferencia en la incidencia de Covid-19 entre las personas que han sido vacunadas y las que no.
Como la enfermedad no tiene una cura 100% efectiva, no sería ético infectar deliberadamente a personas con el coronavirus, aunque algunos investigadores han propuesto hacerlo en personas jóvenes y sanas.
COMENTARIOS
Para comentar este artículo debes ser suscriptor.
Lo Último
Lo más leído
Casi nadie tiene claro qué es un modelo generativo. El resto lo leyó en La Tercera
Plan Digital + LT Beneficios$6.990 al mes SUSCRÍBETE












